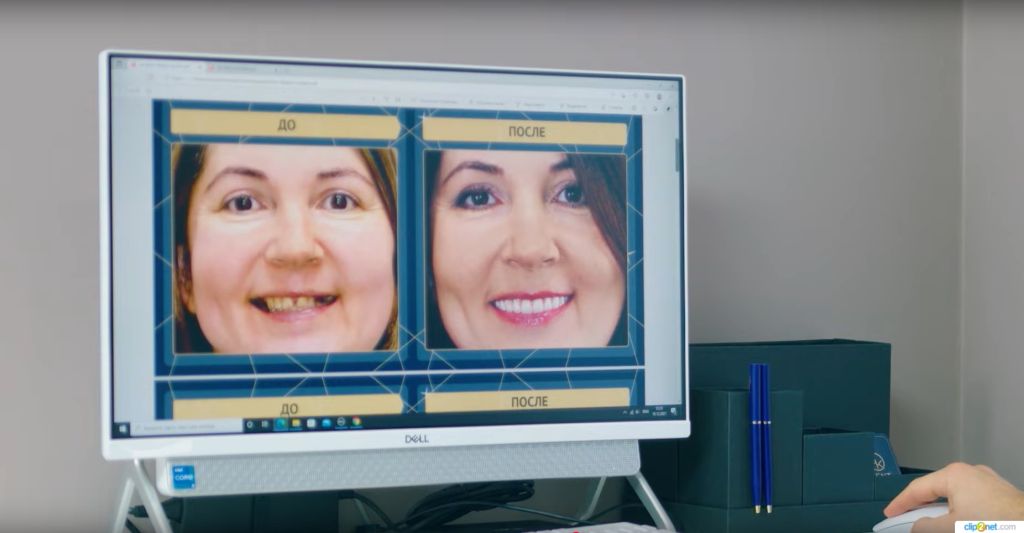
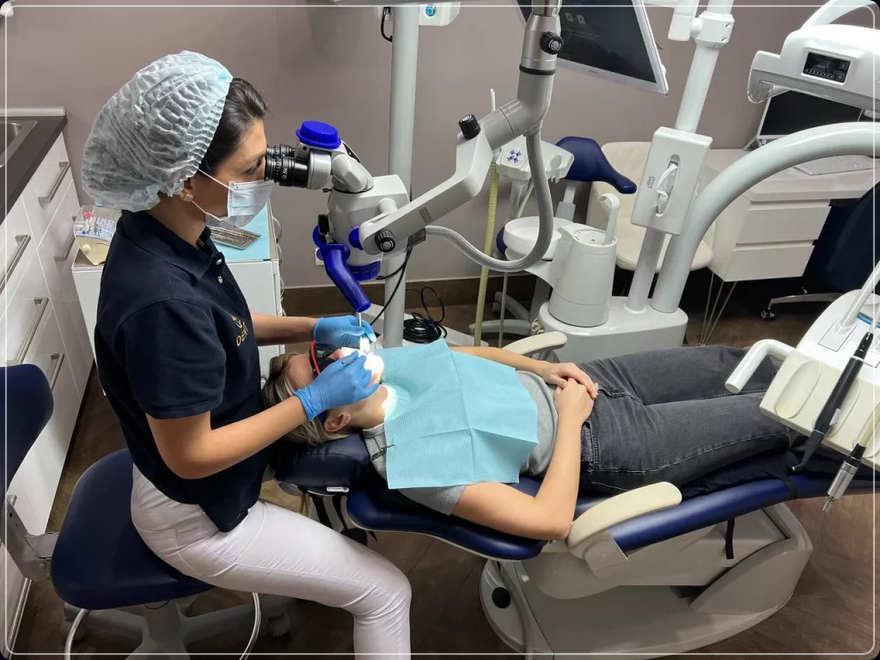
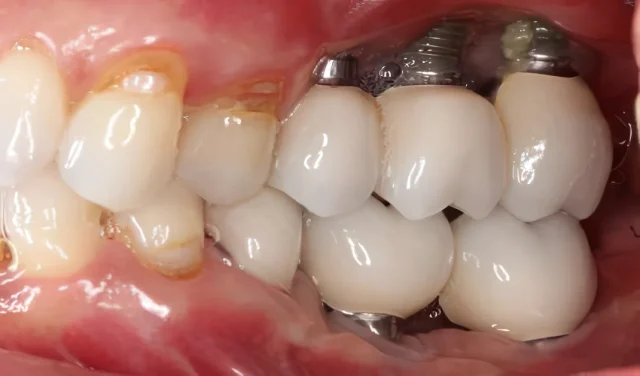
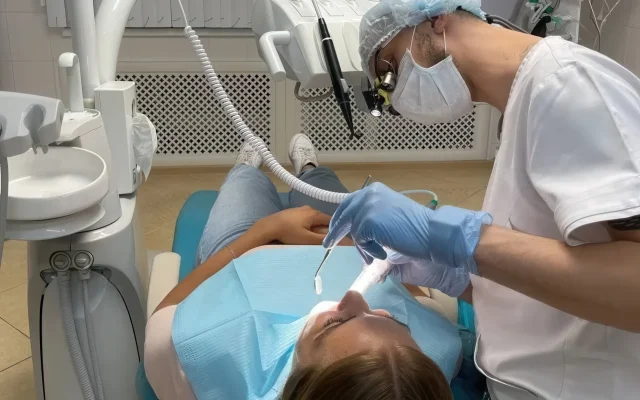
Я — Евгений Жиленко, хирург-имплантолог, пародонтолог, главный врач команды №2 Smile-at-Once. 21+ лет ежедневно помогаю людям вернуться к нормальной еде, улыбке и уверенности. Я веду пациента «под ключ»: от диагностики и выбора анестезии до фиксации протезов и поддержки после операции. Со мной в одной связке работают сильные коллеги:
- Наме Ильяс Фадиевич — хирург-имплантолог (13+ лет), сложные удаления, костная пластика, протоколы немедленной нагрузки.
- Широков Иван Юрьевич — к.м.н., ортопед: виниры, съёмные и несъёмные конструкции, протезирование на имплантах.
- Дулгаров Жаргал Галсанович — ортопед и терапевт (11+ лет): коронки, вкладки, съёмные протезы, лечение и протезирование.
- Самбуев Баир Сергеевич — ортопед (14+ лет): виниры, коронки/вкладки, несъёмное и съёмное протезирование, протезы на имплантах.
- Рыжкова Эльвира Витальевна — терапевт, эндодонтист, микроскопист (9+): лечение пульпитов/периодонтитов под микроскопом, зубосохраняющие операции.
Я знаю, что мысль об операции пугает — особенно если есть кардиологические диагнозы. Ниже собрал всё, что обычно объясняю на консультации: простыми словами, без страшилок, с честным разбором рисков и сценариев.
Импланты при заболеваниях сердца: где реальная граница безопасности
Если коротко, большинство пациентов с сердечно-сосудистыми диагнозами могут пройти имплантацию безопасно. Ключевое — стабильное состояние, согласованный план с кардиологом и правильно подобранная анестезия. Имплант — это как новый фундамент для зуба: чем точнее подготовка, тем спокойнее «строительство».
Когда обычно можно
- Контролируемая гипертония 1–2 степени.
- Стабилизированная аритмия.
- Перенесённый инфаркт после периода реабилитации (как правило, спустя несколько месяцев — сроки индивидуальны и согласуются).
- Стабильная стенокардия.
- Пролапс митрального клапана без декомпенсации.
Когда имплантация откладывается или противопоказана
Абсолютные причины переноса
- Острая фаза ИМ и ранний постинфарктный период.
- Неконтролируемая гипертензия (очевидные риски гипертонического криза).
- Декомпенсированная сердечная недостаточность (высокие функциональные классы).
- Некорригируемые нарушения ритма.
Относительные причины (решаем индивидуально)
- Ишемическая болезнь сердца (ИБС) без стабильной терапии.
- Постановка кардиостимулятора/ИКД: учитываем магнитные/электрохирургические нюансы, выбираем щадящую технику.
- Антикоагулянтная/антиагрегантная терапия: иногда корректируем режим вместе с кардиологом, иногда не трогаем (зависит от риска тромбоза и объёма вмешательства).
Эмпатия важнее любых списков. Моя задача — не «протолкнуть» операцию, а безопасно вернуть функцию и комфорт, если это действительно возможно.
Подготовка: как мы снижаем риски шаг за шагом
Обследования до имплантации
- Консультация кардиолога с письменным заключением о допустимости вмешательства.
- ЭКГ, иногда — Холтер.
- ЭхоКГ при показаниях.
- Общий анализ крови, коагулограмма, глюкоза, липидный профиль (по ситуации).
- Контроль АД дома: утро/вечер, 3–7 дней — фото дневника на консультацию.
Выбор обезболивания
- Местная анестезия без вазоконстрикторов (или с их минимальным содержанием — строго по показаниям).
- Седация (поверхностный медикаментозный сон) — любимый инструмент для тревожных пациентов с гипертонией и ИБС.
- Общий наркоз — редко и только тогда, когда это действительно оправдано.
Организация дня операции
- Спокойная утренняя запись, без спешки и очередей.
- Мониторинг давления и пульса на всех этапах.
- Мягкая хирургическая техника: меньше травмы — ниже системная реакция.
Технологии, которые работают на безопасность
Я много лет внедряю цифровое планирование и навигационную хирургию. Сначала мы «ставим зубы» в компьютере, потом аккуратно переносим план в реальный мир. Это снижает время операции, кровоточивость и отёк — а значит, и нагрузку на сердце.
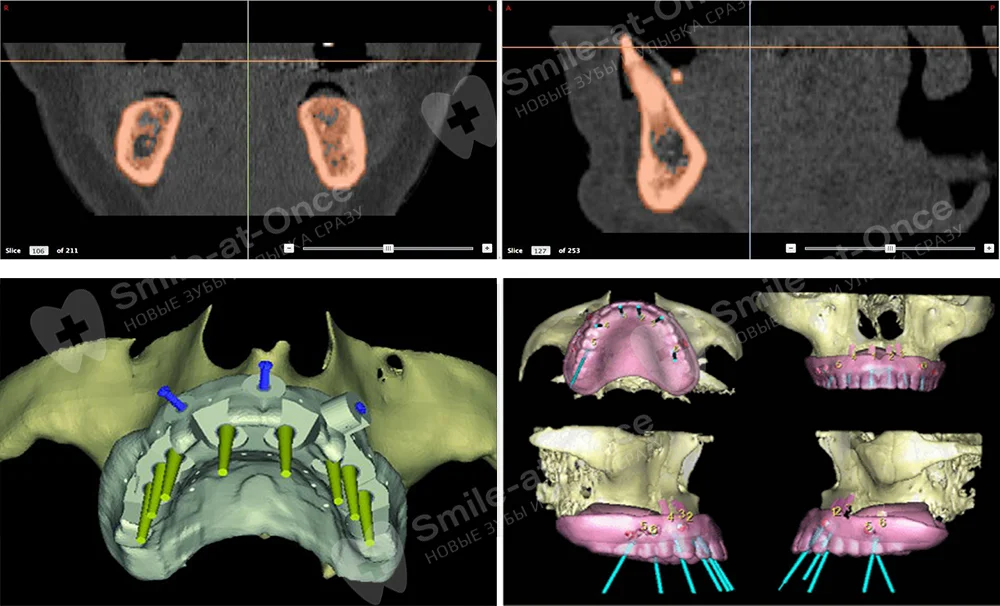
Что именно делаем
- 3D-планирование на основе КТ: заранее видим сосудисто-нервные зоны, плотность кости.
- Хирургические шаблоны: минимальные разрезы, точность позиционирования имплантов.
- PRF-мембраны (факторы роста из собственной крови) — ускоряют заживление, уменьшают воспалительную реакцию.
- Координация с ортопедом до операции: протез проектируем заранее, чтобы сократить время в кресле.

Хирургические шаблоны
Какие протоколы подойдут кардиологическим пациентам
Не существует «сердечного» импланта, который волшебно безопаснее остальных. Важен протокол: время, травматичность, сразу ли ставим адаптационный протез, как распределяется нагрузка.
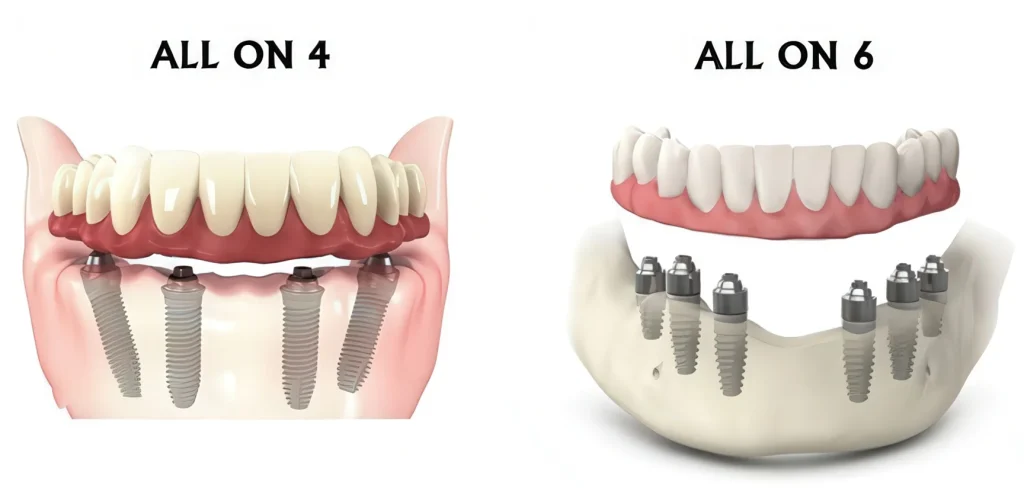
| Протокол | Травматичность | Сроки фиксации временного протеза | Кому подходит |
|---|---|---|---|
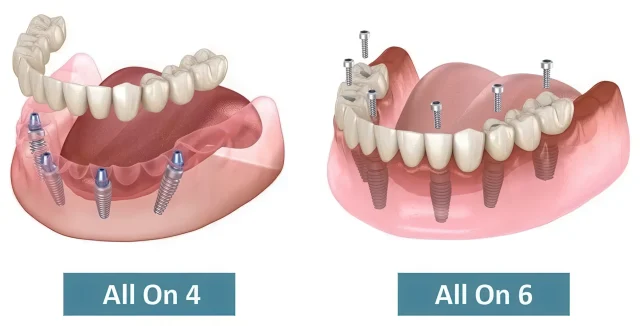
| All-on-4/6 с немедленной нагрузкой | Низкая–средняя | В день операции или через 1–3 дня | При стабильном состоянии, когда важны скорость и минимум визитов |
| Двухэтапная (отсроченная нагрузка) | Низкая–средняя | После остеоинтеграции (несколько месяцев) | При необходимости максимально «тихого» заживления |
| Мини-инвазивные одиночные импланты | Низкая | Обычно через 2–3 месяца (вариативно) | Если нужно точечно восстановить 1–2 зуба |
| Скуловые/альтернативные техники | Средняя–высокая (но без костной пластики) | Чаще с немедленной нагрузкой | При дефиците кости верхней челюсти и отказе от крупных пластик |
Антикоагулянты, стенты и кардиостимуляторы — что учесть
Антикоагулянты и антиагреганты
- С ацетилсалициловой кислотой/клопидогрелом чаще работаем без отмены, но уменьшаем травму и тщательно контролируем гемостаз.
- Варфарин/DOACs — решение индивидуальное: учитываю INR/риски, объём операции, договариваюсь с вашим кардиологом.
- Гемостатические средства местно, «чистая» техника, мягкая фиксация лоскутов.
После стентирования/шунтирования, постинфарктные состояния
- Сроки определяет кардиолог: иногда можно через несколько месяцев, но жёсткой «магической» даты нет — всё по рискам.
- На консультации разбираем вашу выписку и совместно принимаем взвешенное решение.
Кардиостимулятор/ИКД
- Избегаем инструментов/режимов, которые теоретически могут мешать устройству.
- Седация помогает убрать стрессовую реакцию, снижаем продолжительность вмешательства.
«Больно ли?» и ещё пять частых вопросов
Боль. С правильной анестезией — нет. Чувствуется давление и звуки, но не боль. При тревоге добавляю седацию.
Кровотечение. Контролируем техникой и гемостатикой. У пациентов на антикоагулянтах — особый протокол.
Риск «отторжения». Чаще речь о потере остеоинтеграции в первые месяцы. У кардиопациентов это не выше, если операция бережная и есть контроль факторов риска (диабет, курение).
Нагрузка на сердце. Снижаем стресс (седация, короткие сеансы), травму (навигация), вероятность инфекций (асептика, при необходимости антибиотикопрофилактика).
Сроки восстановления. У большинства — 1–3 дня на адаптацию к временному протезу, полное привыкание — за недели. Индивидуально.
Питание. Первые 7–10 дней — «мягкое меню». Потом расширяем рацион, ориентируясь на ощущения и рекомендации.
Истории из моей практики
Страх: «А вдруг давление подскочит и мне станет плохо прямо на операции?»
Что сделали: провели КТ-планирование, с кардиологом согласовали схему препаратов, выбрали седацию. Мини-инвазивно установили импланты и зафиксировали временный протез на 2-й день.
Результат: стабильное АД в течение всего визита, мягкий отёк 2 дня, через неделю вернулась к своему рациону (мягкое мясо, рыба).
Вывод: имплантация при сердечно-сосудистых заболеваниях безопасна при бережном протоколе и совместной работе с кардиологом.
Страх: «Снова окажусь в реанимации из-за стресса».
Что сделали: поставили задачу «коротко и аккуратно». Навигационные шаблоны, щадящая анестезия, без электрокоагуляции. Протез — на 3-й день.
Результат: без гипертонических всплесков, стабильное самочувствие, контроль у кардиолога через неделю — без особенностей.
Вывод: фокус на времени в кресле и минимизации травмы — это ключ для пациентов после ИМ.
Страх: «Боюсь паники и потери контроля».
Что сделали: мягкая седация, «якоря» для спокойствия — тёплое одеяло, музыка, короткие паузы. Один сеанс — одно «маленькое» действие.
Результат: без приступов, улыбка — в тот же день, настроение — «на пять».
Вывод: психоэмоциональный комфорт снижает нагрузку на сердце не хуже таблеток.
Отзывы пациентов
— Марина, 42 года
— Сергей, 59 лет
— Ольга, 54 года
(Здесь каждое «спасибо» — заслуга всей команды. Без ортопеда, терапевта и хирурга вместе безопасной реабилитации не бывает.)
Чек-лист подготовки пациента с сердечными диагнозами
- Взять актуальные выписки и список препаратов.
- Завести дневник АД за 3–7 дней до консультации.
- Согласовать дату с кардиологом (особенно если были недавние корректировки терапии).
- Накануне — режим сна, минимум кофеина.
- В день операции — вовремя принять назначенные кардиопрепараты (если не сказано иное), лёгкий завтрак.
- Прийти с сопровождающим, если планируем седацию.
- После — мягкое меню, холод локально 10–15 минут, контроль АД дома.
Имплантация при сердечно-сосудистых заболеваниях: какой тип анестезии выбрать
| Вариант | Когда выбираем | Что это даёт |
|---|---|---|
| Местная анестезия без вазоконстрикторов | Небольшой объём, стабильное состояние | Нет нагрузки на сердце, быстрый выход |
| Местная + седация | Тревожность, склонность к скачкам АД, средний объём | Ровный пульс/АД, комфорт, отсутствие «паники» |
| Общий наркоз | Редко, особые показания | Полный контроль, но требует подготовку и строгие показания |
Мой ориентир прост: столько анестезии, сколько нужно для полного комфорта и безопасности, и ни на каплю больше.
Услуги и формат лечения — коротко и по делу
- Комплекс «под ключ»: диагностика, хирургия, временные и постоянные протезы, сервисное наблюдение.
- Цифровое моделирование улыбки до начала лечения — вы заранее видите результат.
- Седация и малотравматичные протоколы — особенно актуально, когда речь о имплантах при заболеваниях сердца.
- По оплате: поэтапно и прозрачно; возможны рассрочки и налоговый вычет. Итоговую стоимость формируем после диагностики — честно, с объяснением каждого пункта.
Чем «особенная» имплантация отличается от обычной — для кардиопациентов
| Параметр | Обычная имплантация | «Сердечная» версия |
|---|---|---|
| Визиты | Стандарт | Короткие, с паузами, чаще — одно длительное действие за визит |
| Техника | Разрезы по показаниям | Мини-разрезы/пункционные доступы по навигации |
| Анестезия | Стандарт | Без адреналина/минимум, седация при тревоге |
| Лекарства | Общий протокол | С учётом взаимодействий с кардиопрепаратами |
| Контроль | Плановый | Расширенный мониторинг АД/пульса и связь с кардиологом |
Три вещи, которые я всегда проговариваю
- Нам не нужна «подвиг-операция» — нужна спокойная, предсказуемая имплантация.
- Мы не отменяем кардиопрепараты «просто так» — риски тромбозов важнее синяка на дёсне.
- Лучший план — совместный план: вы, я, ортопед и ваш кардиолог.
Итог: можно ли ставить импланты при болезнях сердца
Да, можно — если состояние стабильно, а хирургия организована бережно. Импланты при заболеваниях сердца требуют не «особых железок», а внимания к деталям: цифрового планирования, чуткой анестезии, коротких визитов, тесной связки со специалистами. Я понимаю ваши переживания и готов пройти путь вместе — спокойно, аккуратно и с человеческим отношением.
Если хотите, принесите на консультацию все обследования — мы посмотрим их вдумчиво, обсудим сценарии и вместе выберем темп. Часто уже на первой встрече становится ясно: импланты при заболеваниях сердца — это не запрет, а задача с понятным решением.
Вопросы, которые полезно задать врачу на приёме
- Нужна ли седация в моём случае и как она проводится?
- Какой протокол вы рекомендуете и почему?
- Что делать с моими антикоагулянтами?
- Какие риски именно у меня и как вы их снижаете?
- Как мы будем контролировать давление во время и после операции?
Финальные слова поддержки
Вы не обязаны «терпеть» больные зубы или съёмные протезы только из-за диагноза сердца. Существуют безопасные сценарии — и мы их практикуем ежедневно. Импланты при заболеваниях сердца — реальность, если подойти к делу с умом и без спешки.
Когда вы садитесь в кресло, я держу в фокусе не только челюсть. Я думаю о вашем ритме, давлении, дыхании, настроении. Потому что самая лучшая операция — та, после которой вы спокойно идёте домой и вечером едите свой привычный ужин.
И да — импланты при заболеваниях сердца не мешают жить, а помогают жить нормально.
Дополнение: синонимы, которые вы могли встретить в тексте
- имплантация при сердечно-сосудистых заболеваниях
- зубные импланты у кардиологических пациентов
- имплантация зубов при патологиях сердца
- поставить импланты при сердечных болезнях
- имплантация при кардиопатологии
- реабилитация на имплантах у пациентов с ИБС